Остеохондроз:
вопросы нейрохирургии – чем опасен скальпель при остеохондрозе
Одним из наиболее частых предложений пациенту, обратившимися с жалобами на поясничную боль и с диагностированной при компьютерной (магниторезонансной) томографии грыжей диска – является предложение об оперативном лечении.
Позиция нейрохирургов по данному вопросу очень проста: если есть локальный фактор (грыжа диска) влияющий на функцию сосудисто-нервных путей (корешков) и способствующий болевому синдрому, то нужно этот фактор удалить. Казалось бы, все логично – взять и отрезать вызывающий компрессию кусочек диска! Однако клиническая практика показывает, что без устранения ПРИЧИНЫ развития грыжевого выпадения любая локальная манипуляция дает лишь временный облегчающий эффект. Кроме того, у оперативных вмешательств есть масса осложнений, как тяжелых, приводящих к инвалидности, так и малых, способствующих дальнейшему прогрессированию остеохондроза и вертеброгенной симптоматики на различных уровнях позвоночника.
Единственным абсолютным показанием к оперативному лечению при остеохондрозе является развитие симптоматики тяжелого сдавления грыжей диска структур спинного мозга и конского хвоста.
Для поясничного отдела в таких случаях характерно:
– нарушение работы тазовых органов – нарушения мочеиспускания и дефекации. Может быть как замедление, так и учащение этих процессов.
– стойкое онемение в промежности и снижение чувствительности позывов к мочеиспусканию и дифекациии.
Относительными показаниями могут быть:
- стойкий парез стопы – стопа не слушается, “шлепает” при ходьбе.
- стойкое онемение значительного участка кожного покрова ноги, проявляющееся в независимости от положения и времени суток – и днем и ночью.
- быстрое развитие мышечной атрофии (потеря мышечной массы, уплотнение, фибротизация мышцы), снижение мышечной силы
Во всех остальных случаях, консервативное патогенетическое (причинное) лечение грыж диска и вертеброгенного болевого синдрома остеохондроза является более предпочтительным, чем оперативное.
По данным статистики, в 10 процентах случаев оперативное лечение позвоночника заканчивается неудачей и развитием тяжелых послеоперационных осложнений. Среди них:
- нейроинфекция, когда патогенные микроорганизмы, через операционную рану проникают в полость спинного мозга и в дальнейшем могут приводить к тяжелым общим нарушениям, вплоть до летального исхода;
- образование послеоперационных свищей – местное инфекционное осложнение, которое может приводить к локальному разрушению нервных структур с развитием парезов или параличей.
- интраоперационная травматизация сосудисто-нервных структур с развитием их поражения в послеоперационном периоде
- тяжелые келоидные рубцовые изменения кожи и мягких тканей в зоне оперативного доступа, приводящие к выраженному болевому синдрому, при вовлечении в рубцовый процесс нервных структур.
- тяжелая нестабильность позвоночника.
Еще в 10-15 процентах – после операции болевая симптоматика не только не уменьшается, но и прогрессирует. Это состояние может быть связано не столько с ошибками конкретного врача, проводившего операцию, сколько с тем, что во время нейрохирургического вмешательства произошло нарушение хрупких компенсаторных механизмов тела и не устраненные биомеханические причины привели к еще большему рефлекторному спазму околопозвоночных мышц. Наличие послеоперационной травмы, рубцовые изменения в тканях и нарушение микроциркуляции способствуют развитию выраженного локального отека, а значит к компрессии нейро-сосудистых структур и ухудшению самочувствия.
В остальных случаях, когда ранние послеоперационные результаты кажутся удовлетворительными риск развития ближайших и отдаленных рецидивов заболевания остается достаточно высоким.
Для раннего послеоперационного периода провоцирующими факторами могут послужить любые внешние стресс воздействия:
- не соблюдение послеоперационного режима, исключающего физические нагрузки на позвоночник на сроки от нескольких недель до многих месяцев (в зависимости от вида операции):
- переохлаждение;
- нервное переутомление;
- психо-эмоциональные стрессы;
- инфекционные заболевания;
- обострение хронических болезней внутренних органов
то есть все те факторы, которые нарушают перестройку систем адаптации.
Отдаленные рецидивы заболевания как правило возникают в течении 1-2 лет после оперативного лечения.
С чем это связано?! Грыжа была удалена – но симптомы возвращаются – почему?!
Проблема в том, что диск удаляется не полностью и при сохранении внешнего давления на пораженный сегмент позвоночника, уплощение и выдавливание диска может продолжатся с развитием нового грыжевого выпячивания.
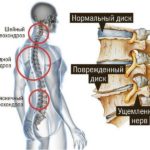
С позиций остеопатии причина остеохондроза – это вовсе не «дегенерация», старение межпозвонкового диска. Если бы «дегенерация» была ведущим механизмом, то от нее бы страдал весь позвоночник, а не только нижние переходные отделы шеи и поясницы.
Причина остеохондроза – повышенные локальные нагрузки на диск и его микротравматизация. Если в других отделах позвоночника есть смещения, если существуют патологические очаги во внутренних органах (для поясницы наиболее важен кишечник и моче-половая сфера, включая (!) гинекологию), то на поясничный отдел и крестец приходится множество разнонаправленных мышечных тяг, приводящих к смещению позвонков, нарушению местного кровотока, нарушению перераспределения нагрузки на диск с повышенным давлением на его отдельные участки. Как результат – уплощение и разрушение диска остеохондроз, образование грыжи.
Что происходит при оперативном лечении остеохондроза? – удаляется часть диска (дискэктомия), которая поджимала сосудисто-нервный пучок, в некоторых случаях откусывается хирургическими кусачками часть позвонка (ламинэктомия), что бы расширить межпозвонковое отверстие, другие операции (лазерное вакуумирование-выпаривание диска) и вовсе разрушают весь диск, вызывают в нем выраженное локальное воспаление с последующим замещением диска плотной фиброзной тканью. В результате получается, что нейрохирург выключает проблемный участок позвоночника из движения, лишая его амортизационной системы межпозвонкового диска. Но позвоночник должен двигаться! Это его функция. Развивается нестабильность позвоночно-двигательного сегмента, в ответ на которую в попытке укрепить позвонок начинают разрастаться краевые остеофиты по позвоночным суставам. Остеофиты (костные разрастания) не справляются со стабилизацией и сами являются очень опасными факторами, приводящими к постоянной травматизации (за счет острых шиловидных краев) окружающих позвонок тканей и сосудисто-нервных пучков.
Послеоперационное компенсаторное перераспределение нагрузки на позвоночник приводит к тому, что через некоторое время развивается выпадение диска в ваше и ниже лежащих сегментах позвоночника. Так, если оперировался сегмент между 4м и 5м поясничными позвонками, то через год на магниторезонансных томограммах могут определятся грыжи диска уровня L5S1 (между 5м поясничным и 1м крестцовым) и L3L4 (между 3м и 4м поясничными позвонками).
Повторные операции на позвоночнике достаточно сложны из-за необходимости преодолевать рубцовые изменения тканей, оставшиеся после первой операции. Их эффект так же более сомнителен, так как системы адаптации позвоночника находятся в большем напряжении чем при первой операции.
Еще одно направление нейрохирургического вмешательства после грыжесечения и удаления диска – установка металлических кейджей-распорок, вместо разрушаемого диска. Кейджи представляют собой особые титановые фиксаторы, обладающие эффектом пружинирования. Цель установки кейджей при остеохондрозе – стабилизация позвоночного сегмента и частичное восполнение функции нормального диска. К минусам операции следует отнести то, что со временем кейджи, как и любые другие металлофиксаторы вызывают нагрузочное разрушение тел позвонков и могут быть причиной локальных асептических воспалительных реакций. Кроме этого, кейджи обеспечивают все же слишком жесткую фиксацию позвонков, создавая условия для перегрузки рядом лежащих и отделенных отделов позвоночника.