Остеохондроз
позиция остеопата
Прежде чем начать рассматривать отношение остеопатии к остеохондрозу, попробуем определиться с тем, почему в англоязычной медицинской литературе отсутствует термин остеохондроз.
Терминологически остеохондроз относится к группе заболеваний остеохондропатий, клинико-морфологически представляющих собой асептический (не микробный) некроз (омертвение, разрушение) губчатой кости, протекающий хронически и дающий осложнения в виде микропереломов.
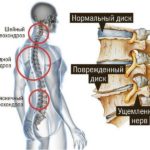
В случае остеохондроза такое определение было распространено на межпозвонковый диск и получило название межпозвонковый остеохондроз.
Однако процессы, происходящие при остеохондропатиях и остеохондрозе несколько отличаются. Не вдаваясь в дебри медицинского трактования, можно сказать, что на сегодняшний день существует множество теорий, объясняющих причины развития этого состояния, но ни одна из них не может объяснить всех нюансов развития заболевания.
Ведь при остеохондрозе не происходит разрушения кости или диска.
Основной механизм развития остеохондроза видится как механическая травматизация участка межпозвонкового диска, на фоне нерациональных нагрузок – длительного пребывания в вынужденной позе – например, за компьютером, прилавком; поднятия тяжестей, резких движений, сверхинтенсивных занятий спортом, особенно тяжелой атлетикой и гимнастикой. Притом этим нагрузкам обязательно должны предшествовать смещения на уровне костей позвоночника (любой отел, включая грудной и шейный), таза, или патологические натяжения с внутренних органов (заболевания желудка, кишечника, дискенезия желчевыводящих путей), то есть все те состояния, которые способствуют формированию нерациональной биомеханики поясничного отдела с интенсивным давлением на какую-либо часть межпозвонкового диска. В таких условиях система питания и самовосстановления диска просто не справляется с внешней травматизацией! Происходит уплотнение диска (снижение высоты диска на рентгенограммах или при МРТ – один из признаков остеохондроза), микроразрывы его внешней оболочки, выдавливание внутреннего жидкого ядра и формирование грыжи.
Таким образом, причина здесь – в большей мере механическая, а не биохимическая.
Теория остеохондроза, созданная в начале 20 го века доктором Шморлем с позиций патологоанатома, и в дальнейшем развитая талантливым советским неврологом Я. Ю. Попелянским, не получила широкого распространения на Западе. Возможно, это связано с не желанием объединять устоявшиеся в англо-американской медицинской практике группы заболеваний позвоночника – спондилез, повреждение диска, «нижняя боль в спине» в единую систему остеохондроза, возможно причина – не желание признавать достижения советских врачей и перенимать их опыт.
Для остеопата-практика и его пациента важно понимать, что в теории остеохондроза есть как рациональные зерна, так и множество мифов.
Основной ошибкой, иллюзией является попытка притянуть все болевые и неврологические проявления остеохондроза к механизму сдавления нервных корешков грыжей диска. Как уже отмечалось выше, истинная компрессия сосудисто-нервных образований грыжей встречается крайне редко. В большинстве же случаев болевой синдром – это следствие защитного мышечного спазма, возникающего в попытке тела стабилизировать сверхнагруженный, травмированный участок позвоночника. В ответ на мышечный спазм, возникает сдавление выводящих вен и лимфатических сосудов, отток жидкости от зоны поражения нарушается, происходит отек, «разбухание» мягких тканей. Отечные ткани (а вовсе не грыжа!) сдавливают нервные образования, вызывая боль – как локальную, так и иррадиирующую по конечностям.
Следующей ошибкой является представление о том, что если убрать грыжу (хирургическим путем), или подавить воспаление (медикаментозно), или назначить хондропротекторы (для восстановления хряща) – то наступит выздоровление.
Не устраняя механических причин возникновения остеохондроза, невозможно добиться хороших результатов в лечении. Даже если убрать межпозвонковый диск и застабилизровать металлофиксаторами пораженный отдел позвоночника, восходящие и нисходящие нагрузки, смещения, мышечные тяги будут способствовать развитию грыж диска на другом уровне.
Интересно, что у очень многих пациентов с болями в спине при рентгенологическом обследовании или сканировании (КТ, МРТ) вообще не обнаруживается никаких нарушений со стороны межпозвонковых дисков, либо «с натяжкой» определяются «начальные проявления остеохондроза шейного/грудного/поясничного отдела позвоночника» – другими словами ничего убедительного и объективного.
Другие же люди с возрастом обнаруживают на снимках не просто «начальные», а «далеко зашедшие» проявления остеохондроза, но не страдают и никогда не страдали никакими жалобами со стороны позвоночника.
Все это указывает на то, что причина болевого синдрома в спине несколько отличается от простого «износа» межпозвонковых дисков.
С позиций остеопатии – организм единое целое. И если где-то произошло нарушение – страдать от него будет все тело.
Если смещение позвонка произошло на шейном уровне (травма, неудачное движение) – то позвоночник, вынужден подстраиваться под это состояние, в том числе разворачивая в противоположную сторону крестец и поясничный отдел. Это необходимо, чтобы сохранить общую центральную ось тела, но это создает существенное повышение локальной нагрузки на некоторые участки межпозвонкового диска и суставов в поясничном отделе.
В случае заболеваний желудка, кишечника, желчного пузыря, почек, яичников, матки – инфекционных, воспалительных, дисфункциональных – возникают локальные спазмы капсулы этих органов. К источнику спазма, как к закрутке на простыне, устремляются фасции и мышцы с самых различных зон тела и, прежде всего, с поясничного отдела позвоночника, расположенного рядом с областью брюшной полости и таза. Подобное натяжение может способствовать развороту поясничных позвонков и быть причиной возникновения болевого синдрома спины. С позиций остеопатии гастро-энтерологическая, урологическая и гинекологическая сфера – очень важны в развитии поясничных невралгий. У мужчин заболевания простаты могут создавать натяжения и расстройства кровообращения (локальный отек!) в зоне крестца, способствуя поражению области 5-го поясничного и 1-го крестцового позвонков.
Для шейного остеохондроза, так же важны влияния с органов грудной клетки, ребер, нижележащих отделов позвоночника и костей черепа. Краниальная остеопатия – является очень ценной отраслью остеопатической науки в решении проблем шейного болевого синдрома. Современные исследования убедительно доказали возможность костей черепа быть подвижными и смещаться в зависимости от внешней травматизации или внутренних процессов. Кроме черепно-мозговых травм (в том числе и совсем легких!) к смещению костей черепа могут приводить воспалительные заболевания ЛОР органов. Так как пазухи носа, система внутреннего уха, челюстно-лицевого сустава и область глотки-гортани (включая кольцо миндалин), через кости лица тесно связаны с костями черепа – любое инфекционно-воспалительное поражение этих структур может приводить к натяжениям и смещениям со стороны черепа. Череп, в свою очередь, расположен на шейном отделе позвоночника и соответственно представляет с ним единую биомеханическую единицу. Если кости черепа находятся в смещении, то затылочная кость будет неравномерно давить на первый шейный позвонок. Верхнешейные суставы будут смещены, блокированы, ограничены в движении, что создаст условия для существенного возрастания нагрузки на нижнешейные сегменты – именно те области, где наиболее часто формируются грыжи дисков шейного отдела позвоночника.
Еще одним важным элементом в нарушении работы позвоночника является плоскостопие.
Причины плоскостопия, могут быть как нисходящие (влияния от смещенных костей таза, бедренных костей, разной длины ног, вышележащих отделов позвоночника), так и локальные, связанные со слабостью связочного аппарата, смещением костей стопы, нерациональнми нагрузками – ношением обуви на высоком каблуке и/или с жесткой подошвой. Нарушение опороспособности и рессорных (пружинирования) функций стопы, приведет к тому что, под плоские стопы будет вынуждено подстраиваться все тело, а ударная нагрузка при ходьбе, будет передаваться на колени, тазобедренные суставы и напрямую на позвоночник безо всякого смягчения. Как следствие – повышенная травматизация дисков в поясничном и (иногда) шейном отделе позвоночника – развитие остеохондроза.
Есть много и других факторов, значимых для остеопата при анализе причин болевого синдрома спины. Психо-эмоциональные стрессы, нарушения химизма крови, наследственные факторы, опосредованно могут влиять на натяжения мышечно-фасциальных структур и способствовать развитию остеохондроза.
Однако, любые факторы и влияния, передаются на механический элемент работы позвоночника, который и становится основным в лечебной работе остеопата.
Остеопатия подходит к остеохондрозу как и к любому другому нарушению в мышечно-скелетной системе. Задача остеопата – выявить, где произошло нарушение, сбой, где организм работает с отклонениями от нормы. Следующий этап – устранить причину, улучшить биомеханику, способствовать запуску системы саморегулляции тела, перераспределить механическую нагрузку. При этом остеопат лечит не грыжу диска и не остеохондроз, а всего пациента, его фасциально-мышечно-скелетный аппарат и все с ним взаимосвязанные органы.
Комплексное воздействие остеопатии на организм, приводит к тому, что кроме костей, мышц и связок, балансируются гормональные, сосудистые, невральные и другие функциональные аспекты жизнедеятельности.
Таким образом, остеопатия сочетает высокую эффективность причинного лечения остеохондроза с безопасностью и мягкостью проводимой терапии.
Использование дополнительных возможностей рефлексотерапии, гирудотерапии, фитотерапии – позволяет добиться результатов в короткие сроки и хорошо закрепить эффект остеопатии в лечении.
Большинству пациентов с «остеохондрозом» удается помочь методами остеопатии.
Даже при наличии у пациента грыжи межпозвонкового диска значительных размеров, действительно являющийся фактором сдавления нервных образований, остеопатия может существенно облегчить страдания.
Если же болевой синдром очень выражен, любое, даже очень мягкое, прикосновение к телу болезненно, возможно использование на первом этапе лечения параверетбральных блокад с новокаином или комплексными гомеопатическими препаратами. Это позволяет, разорвать патологический рефлекторный круг боли и приступить к устранению причин болевого синдрома приемами остеопатии.
Для успешного и быстрого лечения остеохондроза, от пациента требуется выполнения ряда предписаний, касающихся ограничения нагрузок на позвоночник, режима труда, самостоятельного выполнения специальных упражнений.
Лечение в остеопатии – это не только работа врача, это еще и обучение пациента основам «слушания» своего тела. Большим достижением остеопата является состояние, когда пациент, пройдя несколько остеопатических сеансов, способен самостоятельно определять направления мышечно-фасциальных тяг в своем теле и находить лечебные положения для их коррекции. Подобная практика, в результате которой человек не привязан к своему врачу, имеет навыки для самопомощи и самокоррекции – окупается хорошими результатами в лечении и хорошей репутацией остеопата :).